A reabilitação da sexualidade após acidente após AVC torna-se uma necessidade emergente, uma vez que os enfermeiros lidam diariamente com pacientes que tem problemas sexuais, contudo a sexualidade continua a ser uma área pouco valorizada e de difícil abordagem, motivo pelo qual exige mudar este paradigma.
Título
Reabilitação da sexualidade após Acidente Vascular Cerebral: esperança para o amor
Nursing nº 234
Florbela Maria Marmou Bia
Enfermeira Especialista em Enfermagem de Reabilitação,
Hospital Nossa Senhora do Rosário EPE- Barreiro, Serviço de Medicina I.
Mestranda em Sexualidade Humana.
RESUMO
O Acidente vascular cerebral (AVC) constitui uma das principais causas de incapacidade em Portugal. Para além de outras alterações, o AVC, leva a um declínio evidente da sexualidade em ambos os sexos e concomitantemente a insatisfação sexual da pessoa/ parceiro. A sexualidade aliada ao AVC é um assunto, muitas vezes, encoberto pelos pacientes, omitido pela sociedade e negligenciado pelos profissionais de saúde, no entanto, a vida sexual constitui uma parte importante da reabilitação que não podemos esquecer. O enfermeiro especialista em reabilitação deve actualizar conhecimentos, proporcionar a informação correcta, descodificar mitos, preconceitos, crenças erróneas e ajudar a reafirmar a sexualidade dos pacientes e respectivos parceiros, oferecendo esperança ao amor.
Palavras-chave: Sexualidade Pós-AVC, AVC, reabilitação, esperança para o amor
ABSTRAT
Cerebral Vascular Accident (CVA) or stroke is one of the major causes of incapacity in Portugal. Besides other changes there is a clear decline of both genders/partner’s sexual activity. This causes the sexual insatisfaction of his/her partner. Sexuality within the context of CVA is more than often a muffled issue by patients. Society omits the issue and health care professionals tend to neglect it. However, sexual normal life is so important in rehabilitation that we should not forget it. The rehabilitation specialized nurse should update knowledge, provide the correct information, decode myths prejudice erroneous beliefs and help in reaffirming sexuality of patients and their partners, providing hope for love.
Keywords: Sexuality post-Stroke, CVA, Cerebrovascular Accident, rehabilitation, hope for love.
Introdução
O Acidente Vascular Cerebral tem uma taxa de incidência elevada em Portugal e atinge, cada vez mais, pessoas jovens, no auge das suas vidas pessoais e profissionais, desestruturando a pessoa e família, levando-os a alterar o seu projecto de vida (1).
As alterações físicas e cognitivas pós AVC podem ser terríveis quer para o paciente, quer para o seu parceiro. Estas alterações combinadas com as limitações físicas e cognitivas, muitas vezes significam o fim da intimidade e da sexualidade.
A reabilitação da sexualidade após acidente após AVC torna-se uma necessidade emergente, uma vez que os enfermeiros lidam diariamente com pacientes que tem problemas sexuais, contudo a sexualidade continua a ser uma área pouco valorizada e de difícil abordagem, motivo pelo qual exige mudar este paradigma. A falta de informação específica na área, em Portugal, uma vez que raros foram os autores que se debruçaram profundamente sobre a problemática, constituiu um desafio na realização e pertinência deste artigo.
Como enfermeira Especialista em Reabilitação lido diariamente com problemas de cariz sexual, muitas vezes, a representação social das pessoas com incapacidade é a de seres assexuados, embora a sexualidade seja um aspecto fulcral de suas vidas (2). Assim, este artigo, tem como missão actualizar conhecimentos relativamente à sexualidade da pessoa acometida por AVC, e ainda, descodificar alguns mitos, preconceitos e crenças erróneas. E, numa perspectiva mais ambiciosa, fornecer ao leitor estímulos para ajudar os nossos pacientes a amar.
Reforçando esta ideia, CARDOSO refere que a pessoa / parceiro são confrontados com informações desajustadas à sua situação, expectativas de desempenho negativas, falsas crenças e mitos, bem como objectivos irrealistas sobre o desempenho sexual (3).
A metodologia usada derivou da relação e integração de saberes e conhecimentos, que foram sedimentados ao longo do meu percurso profissional e de uma análise crítica e reflexiva da bibliografia consultada.
Ao longo do texto utilizei termos como: ataque cerebral ou enfarte cerebral como sinónimos de AVC, que são comummente usados na literatura estrangeira. Por outro lado, escolhi os conceitos de pessoa e paciente, em vez de doente ou sobrevivente conforme citado na bibliografia consultada.
O artigo que se segue é composto por partes distintas. Inicialmente, procederei à revisão conceptual em que abordarei a sexualidade/ intimidade, neurofisiologia e neurobiologia do amor, fases de resposta sexual e disfunções sexuais. À posteriori, saliento o papel do enfermeiro na avaliação da sexualidade, nas orientações práticas e no tratamento. Por último surgem as considerações finais.
Sexualidade /afectividade
A sexualidade foi definida como uma energia que nos motiva para encontrar amor, contacto, ternura e intimidade, integra-se, ainda segundo a Organização Mundial de Saúde, no modo como nos sentimos, movemos, tocamos e somos tocados, sendo fonte de comunicação, bem-estar e prazer inerente a todos os seres humanos e que mediatiza todo o nosso ser, influencia pensamentos, sentimentos, acções e interacções e, por isso, influencia também a nossa saúde física e mental (4).
A concepção de sexualidade actual é abrangente, sem imposições morais, com a liberdade de viver na busca do conhecimento do outro, dos afectos, dos valores e das necessidades individuais. Emerge, assim, um conceito de extrema importância para a pessoa com AVC – a afectividade. A afectividade não é um sentimento de agrado ou de repulsão, mas a capacidade de ser afectado pela presença do outro, pelos acontecimentos que lhe dizem respeito, assim como a capacidade de investir com sentimento em resposta à pessoa que amamos.
A afectividade surge como a capacidade de entrar numa relação que respeite a alteridade do parceiro sexual (5). É por isso que a pessoa deve ser respeitada e viver a sexualidade somente se deseja em si o seu próprio desejo, ou seja, deve haver uma reciprocidade da recepção do desejo que constitui a relação afectiva autêntica. É, pois, aqui que encontro, o ponto de junção entre o sexo e o afecto.
A pessoa com sequelas de AVC deve ser ajudada a procurar o amor / afectividade. Os enfermeiros de reabilitação devem, não apenas conhecer estes conceitos, mas também identificar situações, e procurar, junto das pessoas, o que para elas pode ter sentido (6).
Neurofisiologia e neuroanatomia do amor: que processos!
A sexualidade começa no cérebro: uma série de experiências humanas em meados dos anos 60 mediu sentimentos de prazer sexual em associação com a estimulação do cérebro, levando à conclusão de que determinadas áreas cerebrais são activadas durante a resposta sexual (5,7).
Nas pessoas que são sexualmente saudáveis, as imagens eróticas activam as regiões límbicas e paralímbicas, que se pensa serem importantes para a motivação sexual, e áreas parietais (entre outras) que modulam respostas emocionais e motoras. Neste processo, existem, ainda, regiões inibidoras específicas que desactivam tais respostas (8).
De acordo com (9), o sistema nervoso autónomo liga o sistema nervoso central à área genital, através dos nervos pélvicos que têm origem na substância cinzenta da medula espinhal sagrada (S2 a S4)1.
Os órgãos sexuais do homem e da mulher são enervados pelo sistema nervoso simpático (D 10 a L2)2 e parassimpático (S2 a S4). As fibras simpáticas têm origem no plexo hipogástrico superior (D10 a L2), uma rede de fibras anterior à aorta abdominal inferior (2). Os nervos hipogástricos, os quais saem do plexo, unem bilateralmente o plexo hipogástrico superior com o plexo pélvico. O plexo pélvico tem ligações com as vias sagradas (S2 a S4) através dos nervos pélvicos motores e sensitivos. Os neurónios motores lombo-sagrados recebem estímulos oriundos do Sistema Nervoso Central sob a forma de imagens mentais ou de estimulação sensorial não-táctil (9).
Este complexo processo tem diferenças de género que não são relevantes neste contexto, pelo que não vão ser abordadas.
Fases de resposta sexual
Masters e Johnson revolucionaram a área da sexualidade com a formulação de um modelo científico para a compreensão da resposta sexual humana, descrito por um ciclo de quatro fases, tais como: fase de excitação, fase plateau/plataforma, fase de orgasmo e fase de resolução (10).
KAPLAN expandiu o trabalho de Master e Jonhnson desenvolvendo o modelo trifásico da resposta sexual humana. Este modelo é composto por três fases: a 1ª fase é o desejo, a 2ª fase é a excitação e a 3ª fase é o orgasmo. O desejo resulta de mudanças neurológicas, e a excitação, de mudanças vasogénicas (11,12).
A fase do desejo pode ser estimulada pelas endorfinas no sistema límbico do cérebro, pelos cheiros, pela percepção do ambiente e por todos os sinais do amor. O desejo leva a pessoa a procurar a relação sexual. É estimulado pelo prazer e inibido pela fadiga, pela dor ou por outros factores.
2ª. Fase, a da excitação, é controlada pelo sistema nervoso autónomo e leva a uma tonicidade generalizada dos músculos, uma vasodilatação dos vasos sanguíneos genitais. A excitação leva à erecção nos homens e à lubrificação vaginal nas mulheres, tumefacção do clítoris e ingurgitamento dos pequenos e grandes lábios vaginais na mulher. A erecção e lubrificação vaginal são interdependentes de factores psicológicos nos homens e nas mulheres.
Na 3ª fase, o orgasmo é um reflexo da libertação e de vasodilatação pós fase de excitação, é controlado pelo arco reflexo da região sagrada da espinhal medula.
Os modelos de Masters e Johnson e de Kaplan serviram de base à conceptualização de ciclo de resposta sexual humana proposta pelo DSM-IV-TR (American Psychiatric Association, 2002)(13). Mais tarde em 2004, Basson, acrescentou ao modelo tradicional aspectos relacionados à receptividade da mulher à experiência sexual com a inclusão da subjectividade feminina. O denominado modelo circular (14).
Muitas pessoas acham que na relação sexual, o desejo precede a excitação e que a excitação precede o orgasmo; contudo, isto não é necessariamente verdade. Um parceiro que não sente desejo pode vir a senti-lo no decorrer da relação sexual: ele/ela fica excitado(a) durante o processo e então sente o desejo. Uma mulher pode descobrir que não tem lubrificação vaginal suficiente (excitação) para permitir a penetração mesmo depois de atingir o orgasmo através da estimulação oral ou manual (pelo parceiro). Do mesmo modo, apesar de muitas mulheres e homens não se aperceberem, um homem pode atingir o orgasmo sem erecção.
Esta informação sobre as variações na relação sexual deve ser proporcionada a homens e mulheres e tornar-se na chave da educação sexual em qualquer idade. Apesar de não ser necessário ensinar às pessoas com sequelas de AVC e seus parceiros as fases da resposta sexual, muitos enfermeiros verão a importância subjacente e a utilidade destes conhecimentos, quando formam os seus pacientes (15).
Disfunção sexual
A disfunção é toda a situação em que o indivíduo não consegue concretizar uma relação sexual, ou a concretiza de uma forma insatisfatória para si ou para a(o) companheira (o), (16).
Só se considera uma disfunção sexual se esta for persistente e recorrente, o mesmo não acontece se esta for esporádica ou ocasional, (17).
O quadro I (ANEXO I) ilustra as disfunções sexuais (Kaplan1995).
Existem excelentes sites informativos que focam problemas, tais como a falta de desejo ocasional, problemas de erecção temporários, secura vaginal ocasional, ejaculação precoce ou incapacidade da mulher em atingir o orgasmo (18,19).
Esperança para o amor: sexualidade após AVC
Quadro I – Disfunções sexuais
| Fase | Homem | Mulher |
| Desejo | 1-Transtorno do desejo Sexual Hipoactivo (DSH) 2-Transtorno de Aversão sexual (fobia sexual) | |
| Excitação | Impotência – Transtorno da erecção | |
| Orgasmo | 1-Ejaculação precoce 2- Transtorno do orgasmo masculino | Transtorno do orgasmo feminino |
| Resolução | Rara, dor e desconforto após a ejaculação | Rara, dor e desconforto após a ejaculação |
| Transtornos sexuais associados com disfunção dos músculos genitais mais transtornos de dor sexual | 1-Síndrome de dor pós-ejaculatória 2-Dispareunia masculina | 1- Vaginismo 2- Dispareunia Feminina |
(Kaplan1995).
Após um AVC ocorre um decréscimo evidente da sexualidade em ambos os sexos, manifestado por insatisfação sexual da pessoa/parceiro. As lesões cerebrais graves provocam efeitos devastadores que podem influenciar o posicionamento e o movimento do corpo durante o acto sexual (20).
As disfunções sexuais são, muitas vezes, consequência directa do AVC ou de factores psicossociais como a depressão (21).
Muitos fármacos vulgarmente prescritos para combater a hipertensão aos pacientes que sofreram de ataque cerebral inibem as erecções devido à descida da pressão da artéria cavernosa; alguns (tais como bloqueadores Beta) também reduzem o desejo (22). A pessoa nunca deve parar a medicação e se necessário consultar um especialista na área.
O enfarte da artéria cerebral direita pode originar não apenas hemianestesia, mas também negligência perceptual, e ambas poderão interferir com as sensações eróticas. As dificuldades sexuais podem, ainda, surgir após a oclusão da artéria carótida anterior e da artéria cerebral anterior. Apesar de a artéria carótida anterior fornecer irrigação às estruturas límbicas meso-temporais, e de a artéria cerebral anterior fornecer o córtex orbito-medio-frontal, o giro-cingulado e o hipotálamo, não existem estudos que comprovem alterações na sexualidade perante lesões nestas estruturas (8).
A deposição de sangue na região das cisternas basais e do terceiro ventrículo causadas por uma hemorragia sub – aracnóideia podem acarretar disfunções da pituitária, do hipotálamo e a deficits das hormonas de crescimento, gonadotrofina ou ambas (9).
Ataques cerebrais lacunares que afectam as conexões fronto-límbicas podem ter uma propensão especial para causar a hiperssexualidade: uma sexualidade profundamente desinibida. As lesões que afectam o córtex cerebral frontal e a porção anterior do corpo caloso são uma das muitas causas vasculares do conhecido como “Alien hand syndrome” (síndrome no qual a pessoa não tem controlo sobre os impulsos da própria mão, induzindo movimentos involuntários, e, até, movimentos masturbatórios nos genitais), (23).
Dados sobre o desempenho a longo prazo são escassos, no entanto há homens, que recuperaram a capacidade em programas de reabilitação, após poucos meses de lesão, (20). Num estudo chinês, perto de 50% dos homens e mulheres em estudo denunciaram a diminuição ou ausência do coito, diminuição da frequência do orgasmo e da satisfação (23). Neste estudo a falta de desejo sexual e a sua reduzida qualidade advém do medo que a actividade sexual possa ter efeitos médicos adversos, apesar de que o risco de ataque cerebral causado pela excitação sexual ser sobejamente conhecido por ser muito baixo.
Papel do enfermeiro – Avaliação da sexualidade pós AVC
A avaliação das actividades de vida afectadas, após o AVC é fundamental para a reabilitação da pessoa. A enfermeira de reabilitação deve usar os conhecimentos que tem sobre a doença, expectativas sobre os resultados da sua situação específica, para compreender o potencial de reabilitação, sendo necessário a participação e envolvimento dos dois parceiros neste processo.
Nesta avaliação estão incluídas as seguintes questões iniciais (24,25):
Como e quando o problema começou?
Qual o tempo de evolução?
Como foi vivenciado pelo indivíduo e pela sua parceira (o)?
Quais as alterações provocadas na relação do casal?
Quais as medidas experimentadas para a sua resolução?
Neste contexto há ainda aspectos relevantes que devem ser incorporados tal como o estudo do estado físico geral, existência de patologia psiquiátrica, uso de medicamentos ou outras substâncias químicas, métodos anticoncepcionais e planeamento familiar. Outro aspecto igualmente importante e que nunca deve ser esquecido é a existência de motivação válida para o tratamento (2,7).
Pode-se averiguar a história de masturbação e tratamento de infertilidade prolongada, a história do relacionamento do casal, a educação com mensagens anti-sexuais, a história familiar, o relacionamento com os progenitores, as fantasias sexuais e escolha dos parceiros, as fantasias sexuais parafílicas, a sensibilidade à rejeição e o tipo de relacionamento actual (11).
Os dados colhidos, tendo em conta as questões supracitadas, são a base de informação que nos permite seleccionar os objectivos, estratégias e intervenções mais adequadas, e desta forma, eliminar ou minorar o problema.
Esperança para o amor: orientações práticas para reviver a Sexualidade após o AVC
Figura 1: Posições coitais para a pessoa com sequelas de AVC.
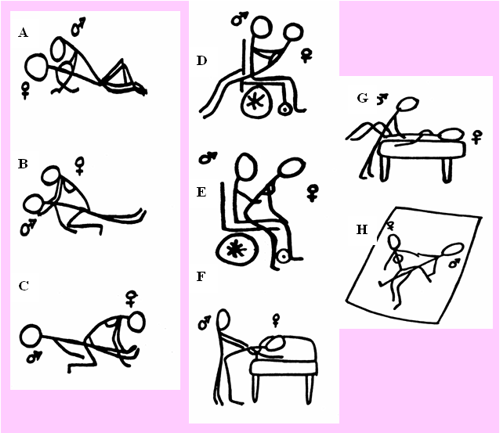
Fonte: Association of Rehabilitation Nurses (1986), in: Sexual function in people with disability and chronic illness (1997)
Inicialmente as preocupações da pessoa/ parceiro podem estar centradas em aspectos funcionais, como aprender a falar, ou cuidar de si próprio, no entanto, a vida sexual constitui uma parte importante da recuperação que não nos podemos esquecer.
A pessoa e o seu parceiro devem ter conhecimento das posições alternativas para o coito. Se a pessoa tiver algumas restrições no movimento e/ou sensação, deve explorar posições diferentes que possam ser agradáveis para os dois, correspondente à Figura I (Posição A, B, C, D, E, F, G, H).
Na posição A, a mulher está na posição superior para o aproveitamento e apoio da parte superior do corpo, usando o balanço do corpo do paciente (homem). A posição B e C são duas mulheres escarranchadas no parceiro permitindo ao homem a posição de deitado e à mulher um maior controlo do acto. A posição D e E são posições coitais em que o paciente está sentado numa cadeira de rodas universal em que foi removido os braços da cadeira. As posições F e G podem ser usadas por pacientes mulheres com uma boa função dos membros inferiores e adequado balanço do corpo. A posição H revela uma mulher que pode estar deitada de costas, com o parceiro numa posição perpendicular sob o seu corpo (26).
Outro assunto que é raramente tratado na literatura mas apoiado pela experiência clínica é que as esposas (os) de pacientes de AVC podem continuar a cuidar do parceiro em casa, mas arranjar uma relação íntima com outra pessoa para satisfazer as suas necessidades de intimidade e sexo. Apesar de estas acções poderem ir contra o que acreditamos, qualquer enfermeiro pode escutar sem emitir juízos de valor, podendo, desta forma, aliviar o stress e apoiar este processo.
Os enfermeiros de reabilitação devem explicar ao parceiro, que esta é uma preocupação comum, e que não devem sentir culpa por terem estes pensamentos.
Os parceiros dos pacientes de AVC devem ter presente que amar é diferente de cuidar de alguém. Esta separação pode ajudar o parceiro a manter sentimentos românticos indiferentemente de ter de cuidar da pessoa que ama.
As alterações da intimidade e sexualidade causadas por problemas da fala, incontinência, perda de memória, dificuldade em exprimir emoções, podem ser encontradas na “ Esperança: O guia da recuperação do AVC” (27).
Existem, ainda, guias de apoio especialmente concedidos para a reabilitação da sexualidade perante problemas da fala.
Lemieux, Cohen-Schneider e Holzapel concluíram que cerca de um terço de todos os doentes de AVC são afásicos e que todos os casais da sua amostra tinham relações sexuais menos frequentes, relatando que a labilidade emocional interferia com as práticas sexuais (27).
Os conselhos práticos na afasia de compreensão ou na afasia de expressão incluem a recomendação de que os casais estabeleçam uma forma de dizer “ amo-te”. Quando a mulher chega a casa e vê o marido aponta-o com a mão, fecha o punho e coloca-o sobre o peito. Isto é uma forma de dizer “tu estás no meu coração”. Este poderoso gesto, ainda que simples, reafirma o amor de ambos.
Pode ser usada uma estratégia para reforçar a energia que têm juntos e ultrapassar os danos motores e da fala, utilizando essa energia para o amor. As pessoas não podem esquecer que a paciência facilita o amor, e o amor facilita a paciência.
Antes de se iniciar uma actividade potencialmente frustrante, a pessoa pode dizer “eu consigo” a energia que vou gastar (reaprender a falar, a movimentar-se, a lavar a loiça, a lavar a roupa) para te continuar a amar. Esta técnica simples pode não só reduzir a frustração, mas também dar significado a tarefas menores, responsabilidades cansativas e esforços de reabilitação frustrantes.
Outra forma de ir de encontro às necessidades de intimidade, perante problemas da fala, é através dos animais de estimação. Ter um animal de estimação dá uma intimidade e calor incondicionais. Muitos programas de reabilitação bem sucedidos em centros de reabilitação para residentes incorporam o uso de animais de estimação para estimular pessoas com danos físicos e cognitivos.
Outra opção pode advir das novas tecnologias de computador pois permitem às pessoas exprimirem-se electronicamente. Estes aparelhos pronunciam as palavras que o afásico escolhe usando um quadro ilustrado. O instituto de afasia Americano desenvolveu um conjunto de diagramas para ajudar os casais a comunicar e para comunicar problemas sexuais aos prestadores de serviços quando procuram tratamento (28).
As alterações na conjugalidade podem surgir eintensificar conflitos nas relações interpessoais. Os enfermeiros de reabilitação assumem que os parceiros serão capazes de lidar com a situação, e as estratégias de ensino/orientação com enfoque no fortalecimento da relação do casal, não fazem parte das rotinas de reabilitação. Os enfermeiros podem ajudar os casais, explicando-lhes que os problemas de relacionamento podem acontecer e recomendar-lhes sessões de orientação.
O efeito da doença pode levar a mudanças nas rotinas diárias. As alterações conjugais podem ser uma realidade pelo que o enfermeiro deve informar e ajudar os cônjuges a ultrapassar as dificuldades. Se um dos parceiros cuidar da higiene da pessoa com sequelas de AVC, tanto o parceiro quanto a pessoa com sequelas pode verem-sefora do âmbito da intimidade física e ser mais difícil, sentirem-se sexualmente atraídos. Devem separar estes momentos da intimidade conjugal, falar abertamente sobre o assunto e se necessário, recorrerem a um amigo no sentido de os ajudar acerca dos problemas que estejam a viver. Discutir e falar é uma forma de identificar e resolver problemas.
No que concerne às preocupações com a masturbação(29) é um dos poucos autores que se interessam pelas preocupações com a masturbação no hospital, nos serviços de reabilitação ou em casa. Os estudos sobre sexualidade humana determinaram que a masturbação ao longo da vida é normal e comum, tanto nos homens como nas mulheres. A auto-estimulação é possível, mesmo em presença de danos físicos ou mentais severos, porque não é necessária grande função cognitiva. Esta prática sexual não tem efeitos físicos ou mentais adversos, não causa gravidez, nem transmite doenças.
Um paciente que se masturba após o AVC, pode estar a dar um sinal de recuperação, porque é improvável que um doente em estado crítico esteja motivado para se masturbar. Ainda assim, a masturbação é considerada medicamente inaceitável e um assunto tabu. Se um doente for apanhado a masturbar-se no hospital ou num centro de reabilitação, o pessoal pode expor este comportamento à equipa de reabilitação como um problema de comportamento, o que não é verdade. A única altura em que isto pode ser visto como um problema é quando esta prática ocorre num local público.
Pode-se, recomendar às pessoas com doenças cognitivas, a utilização de uma boneca insuflável para pacientes cujas necessidades não se satisfaziam doutro modo (29).
Todos os elementos da equipa deveriam insistir e assegurar a privacidade dos pacientes. Se um paciente quer ver objectos de sexo explícito, sejam publicações, vídeos, ou através de computador, deve proporcionar-se o uso de um quarto privado ao paciente.
A incontinência urinária pode ser uma realidade após AVC, a pessoa pode ficar com uma bexiga desinibida, ou seja, uma bexiga neurogénica que resulta da lesão cerebral caracteriza-se por uma capacidade vesical normal ou diminuída, com ausência do controlo voluntário da micção e volume residual nulo (2,29). Mesmo com tratamento, o paciente pode ter de usar fraldas ou pensos. O casal pode incluir o banho antes da actividade sexual ou fazer do banho parte integrante dos preliminares e jogos sexuais (29).
Os pacientes que podem usar cateter urinário em casa, podem seguir algumas indicações. A relação sexual com cateter urinário não leva a infecções vesicais, nem desconforto para qualquer dos intervenientes. Se o homem tem cateter, este pode ser dobrado para trás sobre o pénis erecto e coberto com um preservativo lubrificado antes da relação sexual. A mulher pode tapar o cateter e colá-lo á coxa ou abdómen com um adesivo.
O dano cognitivo após o AVC pode levar a problemas de memória. A pessoa pode ter dificuldade em se lembrar da última vez que teve relações sexuais ou esquecer-se do que está a fazer durante a relação sexual.
Segundo KAUTZ um homem disse ao seu médico que a sua mulher o abordava muitas vezes, desapertava-lhe as calças e espontaneamente começava a fazer sexo oral (algo que nunca tinha acontecido), no entanto, muitas vezes, a meio da relação sexual, aparentemente esquecia o que estava a fazer. Nas pessoas cognitivamente intactas, qualquer pessoa pode potencialmente perder a concentração e deixar a mente à deriva aquando da relação sexual, apesar de ser impossível esquecer completamente que o está a fazer (29).
O toque e as expressões verbais durante a relação sexual aumentam a concentração e intimidade do momento. Os cônjuges devem reduzir as distracções exteriores e sugeriu que o cônjuge guiasse o paciente num mundo imaginário durante as actividades sexuais (23).
Ainda segundo este autor, alguns pacientes com sequelas de AVC podem insistir na actividade sexual e pressionar constantemente o parceiro para a relação, pois podem esquecer que tiveram contactos sexuais, minutos antes. Manter uma actividade sexual regular pode diminuir a frequência destes pedidos.
O AVC pode, ainda, danificar a capacidade de interpretar correctamente as emoções. Exprimir emoções como o amor e a alegria; captar, interpretar e exprimir os sinais emocionais subtis do romance e do sexo pode tornar-se uma dificuldade.
Os parceiros relataram que os cônjuges são capazes de exprimir raiva e frustração, que podem interferir com a intimidade e romance. A parte esquerda afectada e a labilidade emocional podem, ainda, afectar a interpretação e expressão das emoções (30).
Os pacientes podem não ser capazes de interpretar piadas devido a alterações do pensamento concreto, por isso o humor, que pode ter sido um factor importante na relação íntima do casal, está perdido. Desenvolver rotinas para exprimir as emoções pode ser uma solução. Os casais podem desenvolver actividades de rotina relacionadas com o afecto para partilharem-nas regularmente (29).
Segundo o autor citado anteriormente, os enfermeiros de reabilitação devem ajudar a desenvolver estas rotinas, confirmar que o que foi exprimido foi claramente compreendido.
Tratamento
A prática da terapia sexual baseia-se essencialmente em dois modelos: O Modelo EPOR (Excitação, Plateau, Orgasmo e Resolução) proposto por Masters e Johnson, e o modelo DEO (Desejo, Excitação e Orgasmo) de Helen Kaplan (31).
A psicoterapia é uma técnica popular para tratar transtornos do desejo, no entanto ainda foi feita pouca pesquisa relativamente à sua eficácia. De um modo geral, alguns indivíduos que participam em psicoterapia relatam melhoras, mas não está claro o número de pessoas que melhoraram nem o que em relação ao tratamento resultou nessa melhoria (32).
O tratamento passa necessariamente por uma abordagem multifacetada envolvendo a equipa multidisciplinar. Muitas vezes, é preciso recorrer a uma observação clínica envolvendo especialidades. Esta abordagem inclui necessariamente uma mudança do estilo de vida, tratamento concomitante de problemas médicos e psiquiátricos, substituição ou suspensão de medicamentos com interferência no funcionamento sexual, terapia conjugal, terapia sexual e fármacos (17).
Nos homens, pode-se recorrer a um tratamento farmacológico, não hormonal (exemplo: viagra, bupropion). Em mulheres, não há nenhum tratamento farmacológico não hormonal aprovado para o tratamento das disfunções sexuais (7).
Existem outras alternativas de tratamento, tais como:
– Tratamento hormonal (testosterona). Perante níveis baixos de testosterona, o tratamento pode envolver apenas a administração de testosterona para repor os níveis à normalidade, sendo este procedimento denominado de terapia de reposição de testosterona (32).
– EROS- CTD baseia-se no pressuposto de que o engorgitamento do clítoris tem um papel importante na excitação, e assim, na satisfação sexual. Aumenta o fluxo de sangue ao clítoris (33).
O tratamento passa pela consciencialização do problema, por acentuar os factores positivos e minimizar os factores negativos e, acima de tudo, potencializar a fantasia sexual do casal. Poder-se-á recorrer à masturbação como forma terapêutica, estimulação física, focos sensoriais, estimulação genital e posições alternativas para o coito, aumentar os sinais de manutenção de prazer, utilização de vibradores eléctricos. E, ainda, melhorar a comunicação entre o casal, aumentar a intimidade, os sinais de cortesia com o parceiro e os sinais de namoro e conquista (12).
A solução passa, muitas vezes, por alterar a rotina do casal, pois a rotina sexual ajuda a matar o desejo. O sexo associa-se muitas vezes ao alívio do desejo, o que afasta do seu verdadeiro significado (desejo mais elaborado).
Pode recorrer-se ao modelo PLISSIT que tem 4 níveis de intervenção (2,34): O primeiro nível de Permissão (Permission-P) procura encorajar o doente ou o casal a falar do seu problema, permitindo desculpabilizar o seu comportamento. O nível seguinte apresenta informação Limitada (Limited Information-LI), onde é transmitido ao casal o esclarecimento acerca das reacções de resposta sexual psicofisiológicas. Em resultado da intensificação do processo terapêutico, são ministradas Sugestões Especificas (Specific Sugestions-SS), na tentativa de ultrapassar os obstáculos problemáticos. Na persistência do problema será solicitado o quarto nível de intervenção a Terapia Intensiva (Intensive Therapy-IT).
Os primeiros três primeiros níveis do modelo PLISSIT, correspondem a um processo de aconselhamento simples para os problemas sexuais que não necessitam de uma abordagem terapêutica especializada (33). Os factores predisponentes e de manutenção do problema, resultam da falta de informação, aprendizagem de crenças erróneas acerca da resposta sexual, técnicas sexuais inapropriadas, deficit no reportório erótico e rigidez de conceitos falsos acerca de normalidade/anormalidade (34).
O aconselhamento sexual simples proporciona informação adequada no esclarecimento acerca dos efeitos, processos de tratamento, resolução de conflitos do casal, modificação de comportamentos e crenças.
Considerações finais:
A nossa”praxis” evidencia um elevado número de pessoas com AVC. As consequências da doença são sobejamente conhecidas. A sexualidade, independentemente de outras AVDs é uma actividade de vida importante. Além da relação sexual a que está inerente, é muito mais, é a afectividade, envolve a proximidade e a relação entre as pessoas.
Os enfermeiros de Reabilitação, tal como os restantes membros da equipa interdisciplinar têm de estar atentos e preparados para lidar com esta temática, já que é fundamental detectar problemas e ajudar as pessoas. Assim sendo, deve estar dispostos a ultrapassar o “ manto de silêncio” que pode envolve a sexualidade e a função sexual.
Esta estratégia pode demonstrar ao leitor, que é exequível, que a nossa presença, aliada aos conhecimentos, e a crença de que é possível pode dar resultados fantásticos.
Considero que, quem consegue abordar esta actividade de vida, já teve de usar os instrumentos básicos de enfermagem, como a comunicação terapêutica ou a relação de ajuda. Entrar no reservado mundo da intimidade da pessoa/ parceiro (a) é algo nobre que envolve conhecimentos e perícia. Ao assumirmos e declararmos o desejo de intimidade/ sexualidade dos nossos pacientes e respectivos parceiros fornecendo os recursos para manter vivo o amor, estamos essencialmente, a fornecer uma esperança para o amor.
Em suma é um desafio, no entanto, não consigo pensar num objectivo mais nobre do que ajudar os pacientes a amar.
BIBLIOGRAFIA:
| (1) PORTUGAL. Direcção Geral da Saúde – Programa Nacional para a Saúde das Pessoas Idosas. Lisboa: Direcção Geral da Saúde, 2004. |
| (2) HOEMAN, Shirley P. – Enfermagem de reabilitação: processo e aplicação. 2ª ed. Loures: Lusociência, 2000. ISBN 972-8383-13-4. |
| (3) CARDOSO, Jorge – Sexualidade e deficiência. Coimbra: Quarteto, 2006. ISBN 989-558-060-6. |
| (4) ORGANIZAÇÃO MUNDIAL DE SAÚDE – Educação sexual: viver saudável. Lisboa: Comité Regional da Europa, 1991. |
| (5) LE VAY, Simon, VALENTE, Sharon – Human sexuality. USA: Sinauer Associates, 2003. ISBN: 0-87893-454-5. |
| (6) HESBEEN, Walter – A reabilitação: criar novos caminhos. Loures: Lusociência. 2003. ISBN: 972-8383-43-6. |
| (7) Bancroft, Jonh – The endocrinology of sexual arousal. Jornal Endocrinology. Canada. ISSN 0804-464. Vol. 186 (2005) 411– 27. |
| (8) Hibbard, Mr; et al – Sexual dysfunction after traumatic brain injury. Neuro Rehabilitation . ISSN 0093-3821. Vol. 15 (2000).p. 107–20. |
| (9) Rees, Peter M; Fowler, Clare J ; Maas, Cornelis P. – Sexual function in men and women with neurological disorders. BMJ [em linha]. Vol 369 (2007), p.512-525. Acedido a 10/06/2007. Disponível em www.thelancet.com |
| (10) Masters, W.H., e Johnson, V.E – Human Sexual Response. Boston: Little Brown.1966. ISBN: 0-553-20429-7. |
| (11) KAPLAN, Helen Singer – A nova terapia do sexo: tratamento das disfunções sexuais, Rio de Janeiro: Editora Nova Fronteira, 1974. ISBN 85-209-0642-7. |
| (12) Kaplan, H. S. – The sexual desire disorders: Dysfunctional Regulation of sexual motivation, USA: Brunner / Mazel, 1995. ISBN 8876307845 |
| (13) AMERICAN PSYCHIATRIC ASSOCIATION , Manual de Diagnósticos e Estatística das Perturbações Mentais ( Texto Revidei) – DSM- IV-TR, 4ª Ed., Lisboa: Climepsi Editores, 2002. ISBN 8573079851. |
| (14) Basson R; Althof S; Davis S; Fugl-Meyer K; Goldstein I; Heiman J et al – Summary of the recommendations on women’s sexual dysfunctions. In: LUE, TF; BASSON, R; ROSEN, R; GIULIANO, F; KHOURY, S; MONTORSI, F; (Coord)- Sexual medicine: sexual dysfunctions in men and women. Paris: Health Publications; 2004. p.975-90. ISBN 0-909881-32-4. |
| (15)Nusbaum, Mr; AMILTON, C. e LENAHAN, P. – Chronic illness and sexual functioning. American Family Physician. ISSN 0002838X. Vol.67 (2003) p.347-354. |
| (16) GOMES, F. Allen – As disfunções sexuais masculinas, in: Allen Gomes; Afonso de Albuquerque e Silveira Nunes (Coord) – Sexologia em Portugal, Vol. I, Lisboa: Texto- Sociedade Editora e Distribuidora de Livros,1987.p. 198-204. ISBN 972-794-081-3. |
| (17) BOTELHO, Maria Madalena – Disfunções sexuais femininas. In: Barbosa, António; Gomes Pedro, João (Coord)- Sexualidade. Lisboa: FML, 2000. p. 109-112. ISBN 972-9349-05-3. |
| (18) http//www.Sexualhealth.com acedido a 2007/06/20. |
| (19) http//www.intimacyinstitute.com acedido a 2007/06/20. |
| (20) Giaquinto; et al – Evaluation of sexual changes after stroke. Jornal of Clinical Psychiatry. United States. ISSN 0160-6689.Vol. 64 (2003) p. 302–307. |
| (21) SIPSKY, Marca L.; ALEXANDER, Craig J.- Sexual functionig in people with Disability and cronic illness. New Jersey: AN ASPEN PUBLICATION, 1997. ISBN 0-8342- 08886-5. |
| (22) Holstege, G; et al. – Brain activation during human male ejaculation. Jornal Neuroscience . ISSN 0020-7454. Vol. 23. (2003) p. 9185–9193. |
| (23) CHeung, RT- Sexual functioning in Chinese stroke patients with mild or no disability. Cerebrovasc Disability. vol.14 (2002).p. 122–28. |
| (24) MARTINS, Santinho – Alterações do desejo sexual do homem. In: Fonseca, Lígia; SOARES, Catarina; Machado Vaz, Júlio (coord.) – A sexologia : Perspectiva Multidisciplinar, Vol. II, Lisboa: Quarteto, 2003a. p. 145- 160. ISBN 989-558-015-0. |
| (25) MARTINS, Santinho – Anatomia e fisiologia feminina. In: Fonseca, Lígia; SOARES, Catarina; Machado Vaz, Júlio (coord.) – A sexologia : Perspectiva Multidisciplinar, Vol. II, Lisboa: Quarteto, 2003b. p. 71-93. ISBN 989-558-015-0. |
| (26) MONGA, Trilok N. e KERRIGAN , Anthony J.- Cerebrovascular Accidents. In: SIPSKI, Marca L. e ALEXANDER, Craig J.( Coord)- Sexual Function in People With Disability and Cronic Illness: a Health Profissional’s Guide, New Jersey: Aspen Publishers, 1997. p.189-245. ISBN 0-8342-0886-5. |
| (27) http://www.stroke.org. Acedido em 2007/06/20. |
| (28) http://www.aphasia.ca/ Acedido em 2007/06/14. |
| (29) KAUTZ, Donald D. – Hope for love: pratical advice and sex after stroke. Rehabilitation Nursing. ISSN 0026-7256. Vol.32, nº3 ( May/June 2007) p.95-103 |
| (30) OLIVEIRA, Rui Aragão – Psicologia clínica e reabilitação física: uma abordagem psicoterapêutica da incapacidade física adquirida. Lisboa: Instituto Superior de Psicologia Aplicada, 2001. ISBN 972-8400-37-3. |
| (31) SOARES, Catarina – Disfunções sexuais femininas. In: Fonseca, Lígia; SOARES, Catarina; Machado Vaz, Júlio (coord.) – A sexologia : perspectiva multidisciplinar, Vol. II. Lisboa: Quarteto, 2003. p. 51-70. ISBN 989-558-015-0. |
| (32) HOLMES, David F. – Psicologia dos transtornos mentais. 2ª ed. Porto Alegre: Artes Médicas, 1997. ISBN 85-7307-197-4. |
| (33) BANCROFT, Jonh – Human Sexuality and its problems. 2ª ed. Edinburgh: Churchill Livingstone, 1989. ISBN 0-4430-3455- 9. |
| (34) GOMES, F. Allen – Os problemas sexuais na prática clínica. Psiquiatria clínica.Coimbra. ISSN 0101-6083. Vol. I, nº3. (1980). p. 207:213. |