Qualquer que seja o meio utilizado, deve reunir as condições suficientes para garantir a assistência e facilitar o transporte mais rápido e cómodo, permitindo melhorar o prognóstico vital e funcional a curto e longo prazo, respectivamente.
Albino Gomes
Enfermeiro Graduado
Pós-Graduação em Ciências Criminais
Mestrando em Medicina Legal e Ciencias forenses
Fisiopatologia do Transporte Sanitário
A transferência de doentes realiza-se por três meios de transporte sanitário:
Terrestre
Aéreo
Marítimo
A escolha do tipo de transporte determina-se em relação a certos condicionamentos:
- Distância a percorrer
- Dificuldade de acesso ao doente
- Gravidade
- Densidade de trânsito
- Situação meteorológica
- Disponibilidade de recursos sanitários
Qualquer que seja o meio utilizado, deve reunir as condições suficientes para garantir a assistência e facilitar o transporte mais rápido e cómodo, permitindo melhorar o prognóstico vital e funcional a curto e longo prazo, respectivamente.
As características especiais do meio em que se produz uma evacuação, fazem com que o doente seja submetido a incidências físicas que originam respostas fisiológicas, em forma de alterações ventilatórias e cardiocirculatórias. Têm pouco significado em pessoas saudáveis, mas com graves consequências para doentes instáveis.
Também ocorre repercussão sobre os sistemas diagnósticos de monitorização, na perfusão de fármacos e nas características fisicoquímicas de alguns fármacos.
As alterações vão depender de :
- Variações na velocidade (aceleração e desaceleração)
- Vibrações
- Ruídos
- Altitude – diminuição da pressão parcial de O2 (PaO2); aumento do volume aéreo nas cavidades fechadas.
Estas particularidades dos meios assistenciais, utilizados nas evacuações, configuram uma idiossincrasia que a equipa sanitária deve conhecer para poder adaptar-se ao meio e poder previnir as consequências dos efeitos físicos sobre o doente, bem como realizar as modificações necessárias.
Factores Inerentes ao Transporte Terrestre
Repercussão Clínica
Factores Físicos
aceleração / desaceleração
vibrações
ruídos ?
temperatura ?
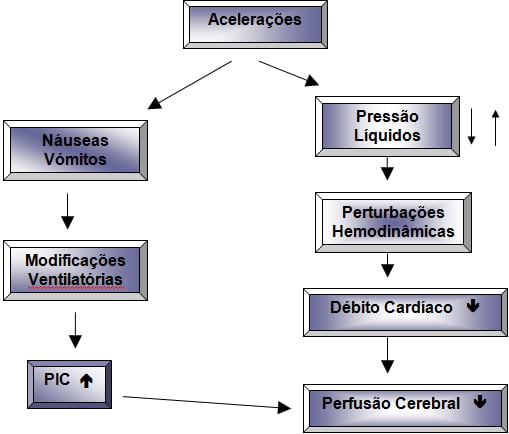
Aceleração / Desaceleração
O corpo humano submetido à influência gravítica e à aceleração/desaceleração, que corresponde ao desenvolvimento de forças de inércia, proporcionais à massa do corpo e ao tipo de aceleração, porém, em sentido inverso, cuja intensidade de actuação depende da postura que adopta o sujeito durante o transporte, sendo modificada para uma intensidade e duração de aceleração/desaceleração.
O estímulo que induz as ditas forças sobre os sensores corporais (receptores proprioceptivos, otólitos labirinticus, barorreceptores) desencadeiam respostas que modificam a fisiologia corporal.
Geralmente, as acelerações durante o transporte são de intensidade mediana, quase imperceptíveis para a equipa sanitária, porém, podem ser de grave repercussão para os doentes transportados com grande labilidade hemodinâmica.
Fisiopatologia do Transporte sobre os Organismo
Acção genética
Dependendo da aceleração ser positiva ou negativa, o sangue tende a acumular-se na parte inferior ou superior do corpo, respectivamente. Essas alterações são corrigidas por mecanismos reflexos que se originam na aurícula, arco aórtico e seio carotídeo e, cuja resposta nervosa central é conduzida pelo vago e pelo simpático, aos orgãos efectores, coração e grandes vasos.
Assim pois, a acção gravítica está relacionada com mobilizações internas do sangue nos vasos, que são sentidas e interpretadas como trocas de peso.
Alteração da Pressão Hidrostática Interna
A importância dos efeitos de aceleração dependerão do sentido da mesma (longitudinal, transversal ou vertical) e em relação ao meio de transporte:
Ambulância – tem maior significado a aceleração positiva ou negativa, no sentido longitudinal, sendo de menor transcendência as transversais (em curvas), a não ser que sejam mantidas e repetidas.
Helicóptero / avião – tem maior importância as acelerações no sentido transversal e vertical. Se a aceleração/desaceleração persiste ou é muito intensa, o controlo hemodinâmico diminui e o sangue estanca em determinadas regiões, ocasionando distintos sinais e sintomas:
a) aceleração negativa entre 0,50 e 0,98, por travagem brusca origina forças de inércia que deslocam o sangue, ocasionando aumento da pressão arterial, aumento da pressão venosa central e bradicardia;
b) acelerações positivas de 0,80, por arranque brusco ou de 0,30 – 0,50, por inversão de marcha, podem provocar hipotensão e taquicárdia;
Os doentes em situação de hipovolémia são mais sensíveis às acelerações, de tal forma que uma aceleração de 0,80 se transforma em 8g, situação que leva à perda de consciência (medida em g = valor da gravidade a nível do mar).
A PIC em doentes comatosos aumenta moderadamente, sem modificações hemodinâmicas, tendo maior incidência as acelerações negativas que as positivas.
Destas considerações podem extrair-se as seguintes conclusões:
É fundamental uma correcta posição do doente, nos veículos de transporte, para diminuir os efeitos das acelerações:
1. para o transporte terrestre, o doente irá com a cabeça na direcção de marcha
2. nos helicópteros, adopta-se a posição inversa (cabeça para trás e pés no sentido da marcha). Quando se trata de uma evacuação primária, que requer rapidez e comodidade, na carga e descarga do doente, pode-se recorrer à posição transversal.
Distensão das Vísceras e Tecidos Elásticos
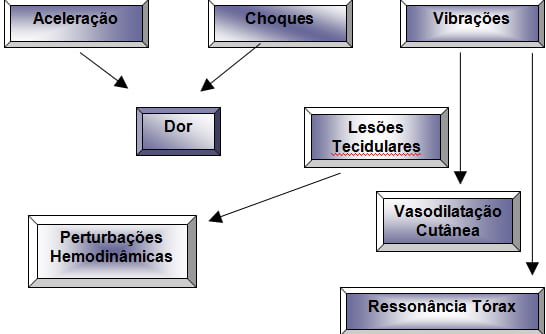
A desaceleração brusca (choque frontal) de um veículo em marcha, pode ocasionar lesões aos seus ocupantes de duas formas:
por golpe directo;
indirectamente, por deslocamento das estruturas orgânicas, a seguir à sua própria inércia. Os orgãos internos ao sofrerem um golpe directo, podem sofrer ruptura ou descolamento, sobretudo se apresentarem patologia prévia de origem traumática.
Factores que Influenciam a Tolerância à Desaceleração
Aumento aparente do peso dos orgãos internos durante o impacto violento
Intensidade, duração e direcção em relação ao eixo corporal
Natureza e forma das superfícies que entram em contacto com o corpo no momento do choque.
Medidas a tomar:
condução prudente e regular
imobilização do doente com maca de vácuo (coquille ®)
protecção com cintos de segurança
à protecção e fixação do material
| Peso (Kg) Peso Aparente | ||||
| 10g (36Km/h) | 40g (70Km/h) | 90g (100Km/h) | ||
| Baço | 0,250 | 2,5 | 10 | 22,45 |
| Fígado | 1,800 | 18 | 72 | 162 |
| Coração | 0,350 | 3,5 | 15 | 31,5 |
| Encéfalo | 1500 | 15 | 60 | 135 |
| Sangue | 5000 | 50 | 200 | 450 |
| Peso Total | 70 | 700 | 2800 | 6300 |
Vibrações
Constituem uma forma de energia convertida no ser vivo em força mecânica, pressão ou calor.
Segundo a forma de transmissão, distinguem-se dois tipos de vibrações:
- Vibrações mecânicas ou trepidações (quando se transmitem por contacto directo, em forma de choques repetidos)
- Vibrações acústicas (transmitem-se indirectamente por um meio elástico)
As vibrações produzem-se com maior ou menor intensidade, conforme são os meios de transporte sanitário. Consideram-se biologicamente perigosas quando a frequência se situa entre 4 – 12Hz, por induzir fenómenos de ressonância nos orgãos. Dependendo da frequência, os efeitos das vibrações sobre o corpo são variáveis.
Efeito das Vibrações Sobre o Corpo Humano | |
| Dor ao respirar | 1 – 3Hz |
| Dor Tórax | 5 – 7Hz |
| Dor abdominal | 4,5 – 10Hz |
| Dor Mandíbula | 6 – 8Hz |
| Dor Lombar | 8 – 12Hz |
| Tenesmo Rectal | 10,5 – 16Hz |
| Tenesmo Vesical | 10 – 18Hz |
| Dificuldade em falar | 13 – 20Hz |
| Dor de Cabeça | 13 – 20Hz |
Quando a amplitude das vibrações ultrapassam um determinado nível, produz-se destruição hística, especialmente nos capilares sanguíneos.
Os orgãos internos são sensíveis a frequências de 3 – 20Hz, aumentando o risco de hemorragias em doentes politraumatizados, em choque.
Nos veículos com suspensão inadequada, as vibrações transmitem-se mais facilmente à maca e ao próprio doente mas, aumentadas em duas ou três vezes, ocasionando uma resposta vegetativa da ventilação e circulação, que se traduzem clinicamente por hiperventilação e taquicárdia.
Podemos concluir que os níveis de vibrações nos veículos terrestres são mais nocivos que nos meios aéreos; a morbilidade das vibrações sobre o doente reduzem mediante imobilização do doente por meio de macas de vácuo.
Ruídos
De todos os ruídos produzidos nas ambulâncias, a sirene é o que mais influência tem no doente, induzindo o aumento dos fenómenos de ansiedade ou medo, que se manifestam em forma de descargas vegetativas, hipóxia, crise em doentes com transtornos de conduta. Por tudo isto, é conveniente tomar algumas medidas preventivas: informação, apoio psicológico, sedação (se for preciso).
Ruído em Função do Veículo e Aceleração / Desaceleração | |||
| Meio de Transporte | Nível de Ruído (db) | Aceleração (g) | Vibração (Hz) |
| Avião de Linha | 60 – 70 | 0,10 | 40 – 50 |
| Ambulância . parada (motor em marcha) . velocidade 40 – 90 Km/h | 70 75 – 80 | 0,07 0,85 | 4 4 – 16 |
| Helicópteros . SA 341 gazelle . 365 dauphin . BO 105 Bolkow . Ecureuil | 83 83 85 – 90 40 – 45 | 0,10 – 0,15 0,10 – 0,15 0,15 – 0,20 0,10 – 0,15 | 20 28 28 28 |
Factores Inerentes ao Transporte Aéreo
Repercussão Clínica
As patologias próprias do transporte aéreo estão em função da pressão parcial de oxigénio, da temperatura e do aumento do volume aéreo.
Na evacuação sanitária por via aérea, utilizam-se dois meios:
Aviões
não pressurizado – aqueles em que a pressão atmosférica no interior do aparelho vai diminuindo com a altura
pressurizado – aqueles em que a pressão atmosférica no interior do aparelho não varia (em relação ao mar), independentemente da altura
Helicópteros
ligeiros – 1 a 2 macas
médio – 6 macas
pesados – 24 macas
Altitude
De todos os factores que interferem na fisiologia no homem, durante o transporte aéreo, altura é a que tem maior incidência pelos efeitos que ocasiona, sendo eles:
diminuição da pressão parcial de oxigénio
diminuição da temperatura
expansão dos gases contidos nas cavidades
Estas incidências são mais significativas nos helicópteros e aviões não pressurizados.
Diminuição da Pressão Parcial de Oxigénio
O ar está formado por uma mistura de gases: 21% de oxigénio; 78% de nitrogénio; 1% de outros gases.
Enquanto a proporção dos mesmos se mantém constante a qualquer altura da troposfera, as suas pressões parciais variam em relação à altitude sobre o nível do mar.
| Valor de PO2 em Altitude | ||||
| ALTITUDE (pés) | Pressão Atmosférica (mmHg) | PO2 no Alvéolo (mmHg) | PO2 no Ar (mmHg) | PO2 no sangue arterial (mmHg) |
| 0 | 760 | 105 | 159 | 100 |
| 2000 | 707 | 97 | 148 | 92 |
| 4000 | 656 | 90 | 137 | 85 |
| 6000 | 609 | 84 | 127 | 79 |
| 8000 | 564 | 79 | 118 | 74 |
| 10 000 | 523 | 74 | 109 | 69 |
| 20 000 | 349 | 40 | 73 | 35 |
| 30 000 | 226 | 21 | 47 | 19 |
No caso concreto do oxigénio, a sua pressão parcial é inversamente proporcional à altura: modifica-se desde 159mmHg (nível do mar) com uma pressão atmosférica de 760mmHg, para 80mmHg a 18 000 pés, com uma pressão atmosférica de 380mmHg. Esta variação repercute-se, negativamente, nas pressões alveolares e arteriais de oxigénio, podendo agravar em situações patológicas, consoante aumenta a altitude, sobretudo, a partir dos 1000 metros, diminui a pressão parcial de oxigénio nos alvéolos e aumenta a pressão parcial de dióxido de carbono.
Para compensar estes parâmetros, o nosso organismo reage da seguinte forma:
aumento do débito cardíaco;
hiperventilação;
se existir hipoxémia, pode apresentar alcalose respiratória, espasmos tetânicos e inconsciência.
Em definitivo, pode levar à destabilização do doente, sendo as suas consequências clínicas mais importantes, o agravamento de:
insuficiência respiratória
choque Hipovolémico
edema agudo do pulmão
anemia
transtornos isquémicos
Alguns factores intervêm na tolerância à hipóxia r devem ser valorizados para determinar o risco:
- – Aumentam a tolerância
– resposta cardiovascular
– Glicemia
- – Diminuem a tolerância
– anemia
– tirotoxicose
– intoxicação alcoólica
É preciso contrariar os efeitos da hipoxémia nos doentes críticos; para isso deve modificar-se o FiO2, administrando oxigénio suplementar, por sistemas convencionais ou mediante ventilação mecânica.
Para controlar todos estes aspectos é necessário uma adequada valorização:
clínica
gasimétrica
hemodinâmica
E, dependendo do risco previsto, preparar-se os apoios de assistência:
via aérea permeável
cateterismo venoso para perfusão de líquidos
monitorização
sonda nasogástrica e sonda vesical
drenagens.
Expansão de Gases
Considerando nos gases que P x V = T (P = pressão; V = volume; T = temperatura), se a temperatura se mantiver constante, ao diminuir a pressão, aumenta proporcionalmente o volume (expansão). Portanto, a expansão de gases é a consequência da descida de pressão com a altura.
No transporte aéreo medicalizado, este fenómeno pode provocar distensão e transtornos diversos nas cavidade orgânicas. Por outro lado, também surgem problemas no material utilizado.
- Repercussão sobre os diversos orgãos ou sistemas
Distensão do tubo digestivo, que pode implicar:
agravamento do ileos
deiscência de suturas
ulcerações diverticulares
aumento da pressão diafragmática
Sistema Respiratório:
agravamento do pneumotórax (deve ser drenado antes do transporte)
Aumento da pressão intraocular
avaliar as feridas do globo ocular
- A Evacuação está desaconselhada, se recentemente, o doente foi submetido a exames que utilizaram gás como meio de contraste.
Os equipamentos pneumáticos sofrem modificações da sua pressão:
talas insufláveis, aumentam a pressão, não sendo recomendáveis neste tipo de transporte
o balão do tubo endotraqueal, por aumento do volume, comprime a mucosa traqueal, por isso, deve ser cheio com soro fisiológico
a maca de vácuo, diminui a sua consistência, sendo preciso reavaliar periodicamente a sua consistência durante o transporte
diminui a velocidade de perfusão dos soros, pelo que é necessário usar mangas de pressão e balões de plástico
para assegurar a ventilação artificial, deve corrigir-se a expansão gasosa, diminuindo o volume total, mas sem modificar o débito de FiO2.
B) Factores Físicos e Estados Patológicos
- Aceleração
Este factor te menos importância nos meios aéreos; mesmo assim deve considerar-se pelos seus possíveis efeitos negativos:
variações da PIC em TCE
politraumatizado
deslocamento de líquidos e massa dentro do organismo
reacções vagais
vómitos
mau estar geral
- Vibrações
O transporte aéreo produz vibrações que se situam em zonas de espectro de frequência menos nocivas, no entanto, manifestam a sua influência nos TCE.
- Ruídos
O nível de ruído dos helicópteros é tão alto (83 – 90db) que devem tomar-se medidas de protecção acústica para o doente e instalar meios de diagnóstico para controlar as alterações hemodinâmicas.
- Diminuição da temperatura
Este factor deve ter-se em conta em caso de doentes cardíacos, recém-nascidos, queimados, hipotérmicos, politraumatizados. Em voo considera-se imprescindível o transporte de incubadoras com temperaturas próximas dos 23ºC.
- Medidas Preventivas
Determinar os gases arteriais em todos dos doentes e administrar oxigénio segundo as necessidades e altura prevista do voo;
Drenar pneumotórax, antes do voo r substituir o sistema normal de drenagem para válvula unidireccional;
Não usar, a grandes alturas, sistemas fechados de drenagem;
Sangue e soros em frascos de plástico, que permitam infundir em pressão
Controlo da pressão arterial por monitor digital não invasivo;
Todos os doentes devem ser monitorizados com veia central;
RX tórax antes do voo para excluir pneumotórax;
Determinação de hemograma, glicemia e ionograma
Atenção à mobilização controlada do doente, tanto para a carga, como para a descarga do mesmo.
- Influência do transporte sobre o material
- Vibrações
aparecimento de artefactos nos sistemas de monitorização
- Variações de temperatura
Alteração da estrutura físico-química dos soros e fármacos
Os sistemas de monitorização que funcionam com pilhas de níquel, podem sofrer alterações na sua capacidade
- Aceleração / desaceleração
Drogas como dopamina, lidocaína, nitroprussiato de sódio, administradas por perfusão em micro gotas e com doses terapêuticas muito ajustadas, podem sofrer variações próximas de toxicidade. Por este motivo, as drogas vasoactivas devem administrar-se por seringas infusoras, em infusão contínua.
III. Normas Gerais de Actuação
É evidente do ponto de vista estatístico, que o transporte sanitário efectuado, adequadamente, melhora a situação do doente, sem esquecer aqueles estados de elevado risco, que devem vigiar-se mais estritamente, durante o transporte.
Por ordem decrescente de frequência as categorias de doentes transportados são:
– Traumatológico
– Cardiológico
– Intoxicação com repercussão neurológica.
Em relação ao risco e maior sensibilidade às variações hemodinâmicas:
– Choque por hipovolémia
– Embolia pulmonar
– Traumatismo torácico
– Tétano
Por tudo isto, é imprescindível que a equipa que utiliza qualquer que seja o meio de transporte sanitário, conheça esse transporte, conheça os conceitos principais, para adoptar medidas necessárias, evitando os efeitos nocivos a que determinados doentes são sensíveis.
- Estabilização antes da evacuação
A primeira norma antes de iniciar a evacuação é conseguir a estabilização prévia (ventilatória e cardiocirculatória), sendo o único meio de garantir a qualidade do transporte.
- Suporte básico de vida
Via aérea permeável
Hiperextensão (atenção às fracturas cervicais
Tracção da língua
Retirar próteses dentárias
Aspiração de secreções orofaríngeas
Colocação do tubo de Mayo
Entubação e ventilação mecânica se necessário
Controlo hemodinâmico
Monitorização cardíaca e hemodinâmica (TA, PVC, FR)
Controlo de hemorragias e perfusão de líquidos
Imobilizações
- Acessos venosos
Nunca transportar um doente sem uma via endovenosa permeável
Preferir as extremidades superiores, evitando zonas de flexão
Se o doente estiver em estado crítico, queimado ou com perfusões, convém puncionar mais do que um acesso
Doentes agitados, obnubilados ou ansiosos, imobilizar o braço para que não arranque a via
Em doentes prematuros ou lactantes, a veia de eleição é umbilical ou epicraneana
Utilizar a veia jugular ou subclávia quando para perfusão de grandes quantidades de líquidos
Em caso de transporte em helicóptero, preferir a veia central femural
- Mobilização controlada para uma correcta evacuação
Vigiar sondas, soros, bolsas, drenagens, que não se arranquem ou se desconectem do doente
Evitar a troca frequente de macas, sobretudo em politraumatizados
Imobilizar sempre a maca de vácuo
Posição lateral de segurança, para evitar aspiração, sobretudo em doentes com estado de consciência deprimido
Drenagem postural 30 – 40º em TCE