As intervenções autónomas são por excelência as que permitem objectivar a tomada de decisão em enfermagem, pois é o enfermeiro quem identifica a necessidade, prescreve as intervenções e as executa.
Encontro de Enfermagem Cirúrgica 2008, Fórum da Maia, 23/24 Abril

Decorreu nos passados dias 23 e 24 de Abril o Encontro de Enfermagem Cirúrgica 2008, no Fórum da Maia, sob a organização da FSE, Lda. Este encontro pretendeu divulgar alguma investigação científica da área da enfermagem cirúrgica, bem como ser um espaço para discussão sobre novos métodos de intervenção em cuidados de enfermagem cirúrgica. Para além disso, pretendeu ainda debater e reflectir sobre as responsabilidades dos enfermeiros e sobre os processos de melhoria dos cuidados aos doentes cirúrgicos.
- Painel I – Segurança dos Cuidados de Enfermagem no Perioperatório
- Da Identificação dos Doentes à Segurança do Meio
Enfª Susana Sousa
Esta comunicação deu início aos trabalhos deste Encontro. A Enfª Susana Sousa começou por frisar que a AESOP emite diversas recomendações para os diversos procedimentos de enfermagem no Bloco Operatório (BO), pelo que todos os interessados deverão estar atentos.
Acolher é uma palavra muito curta para a dimensão que abrange.
A visita pré-operatória é uma prática em alguns hospitais, sendo encarada como uma óptima oportunidade para o doente contactar com os elementos do BO, que desta forma deixam de ser elementos estranhos vestidos de máscara e barrete. Para além disso, é um momento para tirar dúvidas, desmistificar mitos e auscultar as expectativas do doente. Deve ser sempre empregue uma escuta activa, estando atento à comunicação verbal e não verbal. As questões utilizadas devem ser neutras do género “O que sabe acerca desta cirurgia?”. Este tipo de questões permitem identificar as necessidades do doente e problemas que possam estar adjacentes. As frases feitas do género “Tenha calma! Vai tudo correr bem!” são frases a evitar, pois apenas aliviam a nossa tensão.
Quando chega ao BO, o doente sente-se inseguro, despojado e desprotegido. O BO é um local frio, que exerce um puder sobre a vida/morte. A existir a visita pré-operatória, o doente é recebido pelo enfermeiro que realizou essa visita. É então realizada a verificação pré-operatória, confirmando dados importantes como a pessoa, o local operatório, preparação pré-operatória, entre outros aspectos. Já na sala cirúrgica são tomadas medidas para protecção do doente, nomeadamente o posicionamento correcto.
- Responsabilidade do Enfermeiro na Tomada de Decisão e na Documentação dos Cuidados
Enfª Maria Goreti Araújo, Enfº Rui Manuel Gomes
A documentação dos cuidados de enfermagem é necessária por dois motivos:
- Para fundamentar a prática da enfermagem;
- Devido aos aspectos legais inerentes à nossa prática.
No nosso país, a enfermagem tem dois documentos relativos à responsabilidade profissional do enfermeiro: o REPE (Regulamento do Exercício da Prática Profissional) e o Código Deontológico. Desta forma, a prática é pautada por uma determinada conduta, podendo o enfermeiro ser responsabilizado pelos seus actos e decisões.
A tomada de decisão é um processo de depende da experiência prática, da capacidade cognitiva, da disposição afectiva para o pensamento crítico e do conhecimento formal e relacional. As intervenções autónomas são por excelência as que permitem objectivar a tomada de decisão em enfermagem, pois é o enfermeiro quem identifica a necessidade, prescreve as intervenções e as executa.
Os sistemas de documentação, independentemente de serem em suporte papel ou informático, independentemente de terem por base a CIPE ou não, independentemente das suas limitações, devem sempre permitir a documentação correcta das nossas decisões e intervenções.
- Erros no Bloco Operatório – Uma Realidade
Enfº Manuel Padin
Os erros na área da saúde são uma realidade! Nos Estados Unidos da América (EUA) estima-se que cerca de 100 000 mortes anuais se devem a erros directamente atribuídos a profissionais de saúde. A própria Organização Mundial da Saúde (OMS) afirma que cerca de 4% dos doentes sofrem de algum tipo de incidência devido a erros médicos e de enfermagem. Estudos em diversos países chegaram a várias percentagens de situações adversas relacionadas com erros, que vão dos 4% até aos 16%. No entanto, a OMS estima que 58% dessas situações adversas são evitáveis!
Nos EUA a morte por negligência dos profissionais de saúde é a 8ª causa de morte, acima de causas de morte como acidentes de viação, HIV e cancro da mama. Para além de terem impacto nas taxas de mortalidade e morbilidade, essas situações adversas têm implicações económicas, sociais, provocando indemnizações, aumento tempo de internamento, necessidade de apoio social, etc.
Os erros que surgem na área cirúrgica são os grandes responsáveis das situações adversas! Um dos erros mais frequentes é a intervenção no membro errado. Alcançar o nível zero de erros dos profissionais de saúde é algo utópico, no entanto é possível diminuir a incidência e a prevalência desses erros. Para tal torna-se necessário elaborar protocolos de actuação e listas de verificação de procedimentos, as chamadas “check-list”.
Existem já países com um sistema não punitivo de erros sanitários, em que o profissional voluntariamente denuncia o seu erro, não sendo automaticamente punido. O que se pretende não é punir quem errou, mas perceber o que levou ao erro para assim efectuar as devidas alterações e melhorias nos procedimentos e nas “check-list”.
- Painel II – Transplantes de Medula Óssea e Progenitores Hematopoiéticos
- Transplantes de Medula Óssea e Progenitores Hematopoiéticos
Dr. Carlos Pinho Vaz
O Transplante de Medula Óssea (TMO) é um procedimento complexo que visa restabelecer o normal funcionamento da medula óssea. Este procedimento sofreu várias evoluções ao longo do tempo:

No decorrer desta evolução surgiram vários tipos de TMO:
- Alogénico ou alotransplante (o dador é um irmão não gémeo homozigótico ou um familiar compatível)
- Singénico (o dador é um gémeo homozigótico)
- Autólogo ou autotransplante (o dador é o próprio doente)
A TMO não é apenas para substituir a medula que deixou de produzir as células sanguíneas em quantidade suficiente. Esta técnica também pode ser utilizada para permitir tratar mais eficazmente uma doença maligna, por exemplo com altas doses de quimioterapia. Neste caso, a medula é um tecido muito sensível à quimioterapia. No fim do tratamento é então feito um TMO.
Actualmente altas doses de quimioterapia são utilizadas antes do TMO, provocando aplasia medular, para assim proceder-se à infusão venosa das células-mãe do tecido hematopoiético. Os dadores das células-mãe recebem factores de crescimento, levando a um aumento do número dessas células no sangue periférico, facilitando a sua recolha.
Nos últimos anos o registo de dadores voluntários de medula tem aumentado a nível mundial. Para determinar a histocompatabilidade, os dadores são submetidos ao teste do sistema HLA.
- O doente no Pré e no Pós Transplante
Enfª Maria João Aguiar, Enfª Ana Paula Carvalho
O TMO, devido à sua complexidade, requer cuidados de enfermagem muito específicos, no decorrer das diversas fases.
Os doentes enviados pelo seu médico de família ou por outro médico hospitalar não são automaticamente aceites para TMO. Existe um Consulta de Grupo, na qual o doente não está presente, para assim avaliar a necessidade ou não de TMO e quando. Se depois desta consulta for concluída a necessidade de transplante, o doente é convocado para uma primeira consulta, na qual estão presentes médico e enfermeiro. Por norma, o doente chega a esta consulta com níveis de ansiedade elevados, vem com muita informação errada, resultante da facilidade em encontrar informação de origem não fidedigna, como é por vezes a Internet. Assim, nesta primeira consulta é explicado o que se irá suceder, desmistificam-se mitos e inicia-se a preparação do doente para o transplante. São realizadas análises sanguíneas gerais e são marcadas consultas para despiste de infecções, avaliação das funções cardíaca, renal e respiratória. Depois o dador é também submetido a uma avaliação, iniciando 5 dias antes a administração de factores de crescimento.
Os progenitores hematopoiéticos podem ser colhidos nas seguintes fontes:
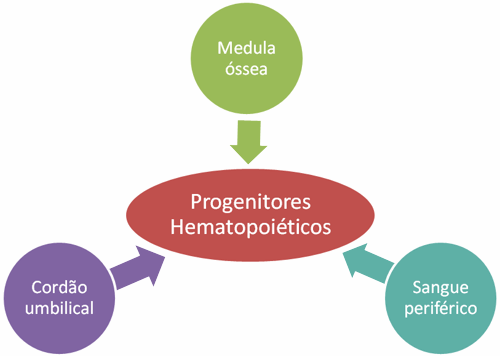
Num passado não muito recente, a recolha dos progenitores hematopoiéticos era apenas realizada através da colheita de medula óssea por aspiração nas cristas ilíacas. Este processo implica internamento do dador, que é submetido a anestesia geral, sendo todo o processo realizado no bloco operatório. Nos dias de hoje, a principal fonte desses progenitores é o sangue periférico, através da administração de factores de crescimento. A colheita é então realizada por citaforese através de separador celular. O dador não necessita de internamento.
Denomina-se D0 (Dia zero) ao dia do transplante. Assim, nos dias D-2 e D-1 o doente é submetido a altas doses de quimioterapia, que por norma é a dose máxima possível. A quimioterapia tem um efeito mieloblativo e imunoblativo, destruindo também as células malignas que possam existir. Assim o doente fica em aplasia medular, recebendo no D0 a infusão venosa dos progenitores hematopoiéticos.
Os doentes ficam então mais susceptíveis a hemorragias, infecções, alterações da função hepática e renal, entre outras complicações possíveis. Assim, torna-se importante providenciar um ambiente de isolamento, sendo também necessários cuidados com a alimentação (deve conter o menor número possível de patogenes), com a higiene geral, com a higiene oral (a mucosite é frequente), com a higiene da própria unidade. As visitas devem-se equipar com o equipamento do hospital e lavar as mãos.
Para despiste de complicações os sinais vitais são avaliados de 4/4 horas e em SOS, balanço hídrico de 8/8 horas e a cada 24h, peso diário, controlo sanguíneo diário.
Durante este processo, o doente sofre diversas angustias, há uma interrupção do plano de vida, está durante vários dias limitado a uma unidade com telefone e televisão, existe o medo da dor e da morte. Por isso, o enfermeiro para além de estar atento ás complicações que podem surgir a qualquer momento, tem também de estar atento ao impacto sociopsicológico que a transplantação pode provocar.
No ensino para a alta, o enfermeiro aborda vários temas desde a higiene pessoal e da casa, até às restrições alimentares, passando pela importância de manter uma actividade física e sexual. Deve reforçar o doente a adaptar o seu estilo de vida às suas limitações.
O follow-up após a alta é uma etapa para reforçar as informações dadas aquando a alta e para avaliar o estado geral, pois existe sempre o risco de recaída, de haver uma rejeição. Inicialmente o fallow-up será semanal durante 3 meses, depois passa a mensal durante 3 meses, depois a semestral e depois anual. Cinco anos após transplantação o risco de recaída é mínimo.
- Investigação em Enfermagem Cirúrgica
- A Experiência da Criança no Perioperatório de Cirurgia Programada
Enfª Esmeralda Teixeira
Uma cirurgia é um procedimento que causa impactos em qualquer indivíduo, pois existe sempre medo e angustias, nomeadamente o medo do desconhecido, da dor e de morrer.
Assim, a Enfª Esmeralda Teixeira elaborou um estudo com as crianças com cirurgia programada. Um grupo foi submetido a uma preparação pré-operatória e um outro não. Durante essa preparação, as crianças acompanhadas pelos familiares significativos recebem informações do que se irá suceder através de actividades lúdicas. É simulado o circuito através de vídeo desde a enfermaria até ao BO. Depois, através de bonecos e utensílios verdadeiros mas sem a capacidade de causar danos físicos, simula-se a colocação de acesso periférico, a anestesia. A criança e os familiares significativos estão em contacto com alguns elementos da equipa do BO. Um objecto e um familiar podem entrar na sala de operações até à fase da anestesia.
Desde estudo, pode-se concluir que:
- Os níveis de ansiedade foram iguais nos dois grupos de crianças;
- O medo esteve mais presente nas crianças não sujeitas ao programa;
- A experiência anterior negativa diminuiu a adesão das crianças ao programa;
- O programa aumenta a relação de ajuda;
- As crianças sujeitas ao programa parecem aceitar melhor os procedimentos, tendo também um período menor de internamento;
- O familiar mais significativo foi a mãe.
Assim, a autora sugere que se deve investir num programa de preparação para cirurgia, facilitar a participação dos pais e elaborar actividades lúdicas do circuito a realizar.
Devido a motivos profissionais não foi possível assistir a todas as comunicações.















